

本文來源:高勝浩,王東平,張曉菊,等.俯卧位無創正壓通氣在重型新型冠狀病毒肺炎患者治療中的應用探索[J].實用心腦肺血管病雜志,2020,28(9):5-9.

治療指征
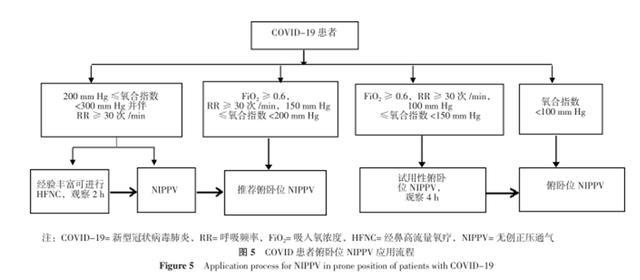
查閱俯卧位通氣(PPV)相關文獻并結合筆者所在團隊救治重症流感、急性呼吸窘迫綜合征(ARDS)及重型新型冠狀病毒肺炎(COVID-19)并呼吸衰竭患者的臨床經驗,建議對意識清楚、心率及血壓平穩、肺部影像學檢查具有PPV治療指征的COVID-19并呼吸衰竭患者,應早期、及時給予俯卧位無創正壓通氣(NIPPV)治療。俯卧位NIPPV應用流程詳見圖5。對存在不穩定脊髓損傷、未緩解的顱内高壓、血流動力學不穩定、腹内壓增高、妊娠、開腹術後、俯卧位NIPPV不能耐受患者及缺乏PPV經驗的團隊禁止實施俯卧位NIPPV。

實施步驟(重症普通監護床)
第1步:評估治療指征。
第2步:操作前準備。(1)用物準備:C型圈或凹形枕、俯卧位通氣墊、電極片5個、軟枕。(2)患者準備:①向患者說明俯卧位NIPPV的目的、方法及配合要領。②實施俯卧位NIPPV前,使用鎮痛、鎮靜藥物使患者處于相對安靜狀态〔建議患者鎮靜程度評估表(RASS)評分為-1~0分〕,以緩解患者焦慮,提高患者耐受性。③實施俯卧位NIPPV前應鼓勵患者充分咳痰,必要時吸痰,以保持呼吸道通暢。④禁食水1.0~1.5 h,必要時胃腸減壓,防止患者治療期間發生誤吸。(3)操作人員準備:為減少職業暴露風險,一般需要4~5 人即可,包括醫生1名、呼吸治療師1名、護士3 名,可根據患者具體情況加減護士數量。(4)無創呼吸機模式參數:初始選擇雙水平氣道正壓(bi-level positiveairway pressure,BiPAP)通氣模式,吸氣相正壓(IPAP)為8~12 cm H2O,呼氣相正壓(EPAP)為5~8 cm H2O,FiO2為100%。
第3步:操作步驟。(1)位置與分工:①醫生位于患者床尾或床旁一側,便于觀察患者生命體征并處理突發緊急情況。②呼吸治療師位于患者床頭,負責固定無創呼吸機管道和面罩,頭部的安置和發放指令。③1名護士位于患者左側床邊,負責固定該側管道并協助患者翻身。④1名護士位于患者右側床邊,負責固定該側管道并協助患者翻身。⑤1名護士位于患者床尾,适時放入俯卧位通氣墊或C型圈、軟枕。(2)操作步驟:确定翻身方向,呼吸治療師發出口令,左、右側護士協助患者移向床的一側,先将患者翻轉 90°為側卧位,再将患者轉 90°為俯卧位,然後由 2 名護士與患者一起将俯卧位通氣墊或C型圈、軟枕墊于患者胸部、額部;再于患者骨隆突處墊軟枕,左、右側護士做好交接(管道和體位)。(3)翻身後處理:呼吸治療師與護士一起将患者頭部墊高20°~30°,頭下墊凹型枕或 C 型枕,并使頭偏向一側,可避免面罩受力不均導緻漏氣量增加,患者雙手可自行放置(置于身體兩側、頭兩側或模仿泳姿一前一後放置);檢查管道通暢及保證患者所處體位舒适。
第4步:效果評估。(1)符合下列任意一項即可判定為俯卧位NIPPV治療有效:①SpO2改善或氧合指數升高>20%;②PaCO2降低。(2)俯卧位NIPPV治療無效:SpO2下降,血壓降低或其他臨床指标惡化等。
第5步:結束俯卧位NIPPV:(1)結束俯卧位NIPPV時人員站立位置不變,呼吸治療師發出指令,先将患者移向床的一側,再将患者翻轉90°為側卧,撤出俯卧位通氣墊和軟枕,整理好床鋪,将患者翻轉90°擺放至需要的體位。(2)俯卧位NIPPV治療結束後,積極做好氣道管理,加強痰液引流。(3)檢查各受壓部位情況并對症處理。

相關并發症及處理
關于COVID-19患者采用俯卧位NIPPV 治療可能出現的相關并發症及處理總結如下:(1)颌面部水腫、胸部皮膚受壓破損,應預防性給予輔料保護;(2)無創面罩受力不均導緻面部損傷,非允許性漏氣增多引起患者不耐受,因此頭部應每 2 h 更換一個方向;(3)手臂位置不正确導緻神經麻痹,應每2 h更換一次位置;(4)腹腔壓力升高引起嘔吐,反流性誤吸,故應避免餐後實施俯卧位NIPPV,必要時進行胃腸減壓;(5)體位改變使患者氣道分泌物引流不通暢,故應及時清理氣道分泌物,防止氣道阻塞;(6)管道脫出、打折,鎮靜劑過量,可由經驗豐富的高級護師配合操作流程及進行精準護理;(7)一過性氧合指數、血壓下降。

注意事項
患者在俯卧位NIPPV治療期間必須嚴密監測其生命體征及呼吸通氣指數變化,保證面罩位置合适,防止患者變換體位過程中引起面部損傷與非允許性漏氣增加,并由經驗豐富的PPV團隊協作實施,以減少并發症的發生。因此,俯卧位NIPPV治療期間應注意以下幾個方面:(1)1~2 h複查動脈血氣分析,評估治療效果;(2)适當增加鎮靜藥物劑量(患者RASS評分為-2~-1分),提高患者耐受性與依從性;(3)根據患者耐受性彈性調整俯卧位NIPPV治療時間,每次治療時間應≥4 h,1 d内治療時間應≥8 h;(4)由經驗豐富的高年資護士照護患者,密切監測患者生命體征,床旁預備氣管插管箱以應對突發事件;(5)俯卧位NIPPV治療期間患者呼出的氣溶膠存在傳染風險,故應增加過濾器過濾,注意勿将呼氣閥漏氣孔對向操作者;(6)增加過濾器可能降低主動加溫、濕化效果,導緻痰液黏稠,氣道濕化不足,故應加強氣道管理;(7)選擇重症無創呼吸機。

治療期間控制感染
有研究報道,NIPPV治療期間無創面罩可防止患者咳嗽、打噴嚏時噴濺氣道分泌物,進而降低傳染風險。但HUI等進行的NIPPV體外模拟實驗發現,NIPPV 治療期間可能導緻氣溶膠擴散。因此,醫護人員在對COVID-19 患者進行俯卧位NIPPV治療期間應做好感染防控工作:(1)俯卧位NIPPV治療過程中操作人員均應嚴格佩戴個人防護設備,規範操作,減少操作人員進入的次數與時間;(2)選擇頭盔或無漏氣孔的口鼻面罩,并在面罩與呼氣閥之間增加帶過濾功能的過濾器,避免使用鼻罩;(3)條件允許情況下選擇雙管路無創呼吸機;(4)定時更換無創呼吸機的外部過濾棉;(5)條件允許情況下首選負壓病房;(6)面罩佩戴和摘除前均需要調整呼吸機于待機狀态;(7)密切監測接觸患者的醫務人員是否有感染症狀。

氣道管理
通過分析發布的COVID-19 屍檢報告發現,針對COVID-19患者應着重加強清除氣道分泌物,進行有效排痰。關于COVID-19 患者俯卧位NIPPV治療期間氣道管理可參考以下幾個方面:(1)俯卧位前進行徹底的口腔護理,并鼓勵患者主動咳痰。(2)體位引流聯合機械排痰:重型COVID-19患者卧床久、體能差、咳嗽弱、分泌物黏稠易聚集在重力依賴區和雙下肺部位,俯卧位時有利于呼吸道分泌物引流,加上機械排痰可有效清除氣道深部分泌物,但應及時清除,避免堵塞大氣道。(3)氣道濕化:雖然目前無直接證據證實NIPPV需額外加溫濕化,但吸入幹燥醫療氣體時進行主動濕化可提高患者依從性與舒适度,不推薦使用熱濕交換器,且主動濕化時的溫度尚無明确标準,應依據環境溫度、患者耐受性、患者依從性等動态調節,但無論何種濕化方式均要求近端氣道内氣體溫度達到37 ℃,相對濕度達100%,以保證纖毛黏液系統完整。此外,還可以依據分泌物的量、黏稠度、性狀及特征指導加溫濕化。(4)霧化吸入解痙、去痰藥。(5)不過度脫水,保持正常的水合作用。
(參考文獻略)
(本文編輯:謝武英)
,更多精彩资讯请关注tft每日頭條,我们将持续为您更新最新资讯!




