骨髓增生異常綜合征---從絕望走向新生
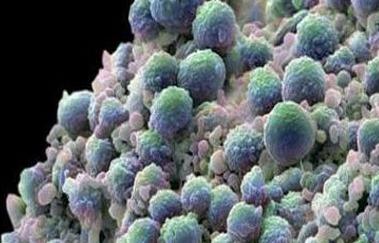
骨髓增異常綜合征是一種什麼樣的疾病?
骨髓增生異常綜合征( myelodysplastic syndrome, MDS)是一組起源于造血髓系定向幹細胞或多能幹細胞的異質性克隆性疾患,主要特征是無效造血和高危演變為急性髓系白血病,臨床表現為造血細胞在質和量上出現不同程度的異常變化。其具體臨床表現為貧血,可伴有感染或出血,部分病人可無症狀。部分患者可有肝,脾,淋巴結輕度腫大,少數患者可有胸骨壓痛,肋骨或四肢關節痛。血象可呈全血細胞減少,或任何一系及二系血細胞減少。MDS30%~60%轉化為白血病,其死亡原因除白血病之外, 多數由于感染、出血,尤其是顱内出血。新的藥物的湧現、及現代支持治療手段的進步、造血幹細胞移植技術的不斷成熟等,為MDS患者帶來了越來越多的生機和希望。

骨髓增生異常綜合征是如何發生的(發病機制)?
MDS患者在緻病因素作用下
引起患者造血幹細胞損傷
因而不但髓系
紅系
巨核系細胞受累
淋巴細胞系亦受影響
導緻T
B細胞數量和功能異常
臨床表現為免疫缺陷或自身免疫性疾病
但在部分患者中其發病可僅局限在粒
紅
巨核
巨噬祖細胞水平
僅有粒
紅
巨核
巨噬細胞等受累而無淋巴細胞受累
MDS發病具有階段特性
可能與不同原癌基因和抑癌基因的變化有關。在MDS發病初期某些有原癌基因或抑癌基因變化的造血幹細胞雖然伴有自身增生分化功能的某種異常
但仍可長期處于相對穩定階段
此時患者臨床病情穩定
僅有輕度貧血
白細胞
血小闆減少
但當這一異常克隆進一步進展惡化時
此克隆衍生而來的另一種伴有染色體畸變的亞克隆幹細胞作為主要造血幹細胞來代替造血
染色體畸變使這一幹細胞有更明顯的增生分化異常
生成的各系不同階段血細胞常常不能分化成熟
中途凋亡比例增加
使外周血3系血細胞進一步減少
反饋刺激骨髓異常造血幹細胞加強增生
形成骨髓過度增生伴有病态造血表現
過度增生的異常克隆造血幹細胞常有兩種演變途徑:一為由于過度增生逐漸演變為造血能力衰亡
骨髓可轉為增生低下
臨床表現為造血功能衰竭
為半數以上MDS患者死亡原因
另一種演變為急性白血病
由MDS轉變為急性白血病大多為急性髓系細胞性白血病
僅極少數為急性淋巴細胞白血病
化療效果差
常不易緩解
即使緩解
緩解期也短

骨髓增生異常綜合征有哪些表現?
MDS臨床表現無特異性
MDS通常起病緩慢
少數起病急劇
一般從發病開始轉化為白血病
在一年之内約由50%以上
貧血患者占90%
包括面色蒼白
乏力
活動後心悸
氣短
老年人貧血常使原有的慢性心
肺疾病加重
發熱占50%
其中原因不明性發熱占10%~15%
表現為反複發生的感染及發熱
感染部位以呼吸道
肛門周圍和泌尿系為多
嚴重的粒細胞缺乏可降低患者的抵抗力
出血占20%
常見于呼吸道
消化道
也由顱内出血者
早期的出血症狀較輕
多為皮膚粘膜出血
牙龈出血或鼻衄
女性患者可有月經過多
晚期出血趨勢加重
腦出血成為患者死亡的主要原因之一
嚴重的血小闆降低可緻皮膚淤斑
鼻出血
牙龈出血及内髒出血
少數患者可有關節腫痛
發熱
皮膚血管炎等症狀
多伴有自身抗體。
MDS患者體征不典型
常為貧血所緻面色蒼白,血小闆減少所緻皮膚淤點
淤斑。肝脾腫大者約占10%左右
極少數患者可有淋巴結腫大和皮膚浸潤
多為慢性粒單核細胞白血病(CMMoL)型患者
幾種特殊特殊類型骨髓增生異常綜合征的臨床表現:
(1)5q-綜合征:患者第5号染色體長臂缺失而不伴有其他染色體畸變
多發生在老年女性
臨床表現為難治性巨細胞貧血
除偶需輸血外臨床病情長期穩定
很少轉變為急性白血病
50%患者可有脾大
血小闆正常或偶爾增加
骨髓中最突出的表現為有低分葉或無分葉的巨核細胞
常合并中等程度病态造血
但粒系造血正常
(2)單體7綜合征:第7号染色體呈單體樣改變
多發生在以前接受過化療的患者。單體7很少單獨出現,常合并其他染色體畸變。孤立的單體7染色體畸變常見于兒童,大多數有肝脾腫大
貧血及不同程度白細胞和血小闆減少
25%患者合并有單核細胞增多
中性粒細胞表面主要糖蛋白減少
粒
單核細胞趨化功能減弱,常易發生感染
單體7為一個預後不良指标
部分患者可發展為急性白血病
(3)17p-綜合征:17号染色體短臂缺失(17p-)可發生于5%左右的MDS患者
多數由于涉及17p的非平衡易位
亦可由于-17
iso(17q)或單純17p-
17p-常合并其他染色體異常
抑癌基因p53定位于17p13
上述各種核型異常所造成的17p-
缺失區帶可不完全相同
但都包括p53基因區帶
而且70%左右的17p-綜合征患者有p53基因失活
說明另一個等位p53基因也發生了突變
17p-綜合征的血液學突出表現為粒系細胞發育異常
外周血中性粒細胞有假性Pelger-Huet核異常和胞質中小空泡
這種改變也可見于骨髓中不成熟粒細胞
患者臨床上對治療反應差
預後不良
(4)慢性粒單細胞白血病(CMML):20世紀70年代初
Hurdle等和Meischer等首先報道CMML
認為它是一種慢性骨髓增殖性疾病(MPD)
其特征為外周血白細胞數正常或增高
偶可有幼粒或幼紅細胞
單核細胞>0.8×109/L
骨髓有核細胞增多
可有發育異常的形态表現
以粒系增殖為主
單核細胞亦增多
Ph染色體陰性
可有脾髒腫大
後來FAB協作組因其有血細胞發育異常的形态表現
将之納入MDS作為一個亞型
但由于本病有明顯的MPD特征
這種歸類一直受到質疑
現在WHO分類方案中
将CMML改劃人新增的MDS/MPD大類中
解決了這一長時間以來的争議
但确有一些MDS患者
外周血白細胞數無明顯升高(<13×109/L)
而單核細胞>1×109/L
臨床上亦無肝脾腫大
骨髓中血細胞發育異常的形态表現十分明顯
完全符合MDS特征
這類患者并不具備MPD的特征
顯然不應作為CMML歸入MDS/MPD中
而仍應診斷為MDS
骨髓增生異常綜合征患者應進行哪些檢查?
監測血常規:尤其注意Hb、RBC、WBC、Plt、網織紅細胞等。外周血塗片:尤其注意查找幼稚細胞。骨髓檢查:(1)塗片:增生活躍或以上,有病态造血;少數增生減低,伴病态造血。(2)活檢:有ALIP現象(幼稚前體細胞異位)。(3)骨髓幹細胞培養:常見CFU-E,CFU-GM集落數減少,集叢數增加。(4)染色體檢查:注意核型畸變,常見有 8,20q-,-5/5q-,-7/7q-。(5)骨髓鐵染色,除外鐵粒幼細胞性貧血。
此外,如需使用Epo,可進行血清Epo水平測定;常規檢測紅細胞葉酸、血清VitB12,血鐵四項,除外相關的疾病;血小闆增多的患者檢測JAK2基因突變;流式細胞儀檢測陣發性睡眠性血紅蛋白尿症(PNH)克隆。
根據病情
臨床表現
症狀
體征選擇做B超
X線
心電圖等檢查
骨髓增生異常綜合征如何診斷?
診斷MDS需有兩個前提:
(1) 持續的血細胞減少(至少6個月,除非伴有特殊核型或兩系病态造血,此種情況下隻需2個月)
(2) 除外其他引起病态造血/血細胞減少的原發原因。
滿足此2個前提後,至少符合以下3條中的1條标準:
(1) 病态造血(骨髓三系中至少一系≥10%)
(2) 原始細胞計數5-19%
(3)特殊的MDS相關的核型,如del(5q),del(20q), 8,或-7/del(7q)
此外,還有一些輔助标準:包括流式細胞儀、骨髓組織學和免疫組化或分子标記檢測等。
骨髓增生異常綜合征如何分型?
目前常用的是兩種分型方法:
(1)美英法等國協作組分類(FAB分型)診斷标準:
①難治性貧血(RA)
②環狀鐵粒幼細胞增多性難治性貧血(RAS)
③難治性貧血伴原始細胞增多(RAEB)
④慢性粒單核細胞白血病(CMMoL)
⑤轉變中的RAEB(RAEB-T)
(2)WHO(2001年)MDS分型标準(表1)
目前更為常用,已逐漸取代FAB分型。
表1 骨髓增生異常綜合征的分類和診斷标準
骨髓增生異常綜合征的預後判斷标準是什麼?
IPSS分型标準:綜合細胞遺傳學
血象
骨髓原粒細胞數三方面判斷患者臨床病程和預後
較全面反映了MDS臨床病程
與預後相關最緊密
是目前分型标準中最好者
但限于染色體技術在許多單位尚未普及
且需要較熟練的掌握染色體技術的實驗室人員
其應用受到限制
表2 IPSS積分标準及危度分組
| 類型 | 外周血 | 骨髓 |
| 難治性貧血(RA) | 貧血,無或罕見原始細胞 | 僅紅系病态造血,原始細胞<5%,環狀鐵粒幼細胞<15%。 |
| 難治性貧血伴環狀鐵粒幼細胞(RARS) | 貧血,無原始細胞。 | 僅紅系病态造血,環狀鐵粒幼細胞≥15%,原始細胞<5%。 |
| 難治性血細胞減少症伴有多系病态造血(RCMD) | 血細胞減少(≥2系減少),無或罕見原始細胞,無Auer小體,單核細胞<1×109/L。 | ≥2系病态造血(病态細胞各占≥10%),原始細胞<5%,無Auer小體,環狀鐵粒幼細胞<15%。 |
| 難治性血細胞減少症伴有多系病态造血和環狀鐵粒幼細胞(RCMD-RS) | 同RCMD | 同RCMD,環狀鐵粒幼細胞≥15%。 |
| 難治性貧血伴原始細胞增多-1(RAEB-1) | 血細胞減少,原始細胞<5%,無Auer小體,單核細胞<1×109/L。 | 單系或多系病态造血,原始細胞5%-9%,無Auer小體。 |
| 難治性貧血伴原始細胞增多-2(RAEB-2) | 血細胞減少,原始細胞5%-9%,有或無Auer小體,單核細胞<1×109/L。 | 單系或多系病态造血,原始細胞10%-19%,有或無Auer小體。 |
| MDS, 不能分類(MDS-U) | 血細胞減少,無或罕見原始細胞,無Auer小體。 | |
| 粒系或巨核系一系病态造血,原始細胞<5%, | 無Auer小體。 | |
| MDS伴單純del(5q) | 貧血,血小闆計數常正常或增高,原始細胞<5%。 | 巨核細胞正常或增加伴核分葉減少,原始細胞<5%,單純del(5q)遺傳學異常,無Auer小體。 |
| 預後參數 | 積分 | ||||
| 0 | 0.5 | 1.0 | 1.5 | 2.0 | |
| 骨髓原始細胞(%) | <5 | 5-10 | - | 11-20 | 21-30 |
| 染色體核型* | 良好 | 中間 | 不良 | ||
| 血細胞減少 | 0-1系 | 2-3系 | |||
| 危險度分組: | 低危:0分中危I:0.5-1分中危II:1.5-2.0分高危:≥2.5分 |
*預後良好核型:正常核型,-Y,5q-20q-
預後不良核型:複雜核型異常(≥3種異常),7号染色體異常
預後中間核型:除上述兩種以外的其它核型異常
血細胞減少的标準:血紅蛋白<100g/L;中性粒細胞絕對數<1.8×109/L;血小闆數<100×109/L。
骨髓增生異常綜合征容易與哪些疾病混淆(鑒别診斷)?
本病應與急性髓性白血病
骨髓纖維化
再生障礙性貧血
溶血性貧血
巨幼細胞貧血
及非造血系統腫瘤等疾病相鑒别
MDS的典型特征是外周血三系血細胞減少
骨髓增生活躍
骨髓中有一系以上的病态造血表現
具備上述3個特點時容易作出診斷
但10%左右MDS患者就診時可表現為骨髓增生低下
約1/4患者無明顯病态造血表現
此時需與巨幼細胞性貧血
再生障礙性貧血
溶血性貧血及其他骨髓增生性疾患鑒别
骨髓增生異常綜合征如何治療?
在給一個确診的MDS患者做治療決策時,主要考慮以下3點:
①IPSS 評分系統中的 MDS危險度(低、中、高危)。NCCN 中 MDS 治療指南将治療分為低強度和高強度治療 2 種。低強度治療界定為門診治療:如選用造血細胞生長因子、誘導分化藥物、生物反應調節劑和低強度化療。而高強度治療界定為不僅需入院治療,還需要用強的聯合化療方案和造血幹細胞移植治療。
②患者的年齡
③患者的體能狀态
1. IPSS低危、中危I
A.有症狀的貧血
a. del(5q)±其他細胞遺傳學異常:可試用雷力度胺。
b.血清EPO≤500mU/ml:EPO±G-CSF或Darbepoetin alfa±G-CSF;無效可考慮5-雜氮胞苷/地西他濱或雷力度胺或臨床試驗;無效者可考慮Allo-BMT。
c. 血清EPO>500 mU/ml:預期反應好者(年齡<60歲,骨髓增生低下、HLA-DR15或PNH克隆陽性者、正常核型、低危患者),可試用IST(ATG±CsA);預期反應差者,可試用5-雜氮胞苷/地西他濱或雷力度胺或臨床試驗;無效者可考慮異基因造血幹細胞移植(Allo-HSCT)。
B.血小闆減少和中性粒細胞減少:5-雜氮胞苷/地西他濱或雷力度胺或臨床試驗;無效者可考慮IST或臨床試驗或Allo-HSCT。
2. IPSS中危-2、高危
A.強化治療: 有合适供者可行Allo-HSCT;無條件者可行強化療或5-雜氮胞苷/地西他濱或臨床試驗。
B.不宜行強化療者:5-雜氮胞苷/地西他濱或臨床試驗或支持治療
3. 支持治療
(1)輸血治療
(2)抗感染治療
(3)祛鐵治療,指征:IPSS低危/中危-1 MDS患者,預計生存期較長,已累計述紅細胞≥25單位或血清鐵蛋白>1500ug/L;最常用的祛鐵劑是祛鐵胺,20-40mg/kg,皮下輸注12h,或1g/d,皮下注射,5-7d/周,至鐵蛋白濃度<1000ug/L,當鐵蛋白濃度2000ug/L後,祛鐵胺劑量不要超過25mg/kg
(4)細胞因子治療
a. 促紅細胞生成素(Epo):
血清EPO≤500mU/ml,環形鐵粒幼細胞<15%:EPO 1萬u,3/周,如有效,可逐漸減量至可耐受的劑量;如無效,可加用G-CSF,1-2mg/kg, 1-3/周;如無效,可參照低、中危-1 MDS處理。
血清EPO≤500mU/ml,環形鐵粒幼細胞≥15%:EPO 1萬u,3/周,G-CSF,1-2mg/kg, 1-3/周,如有效,可逐漸減量至可耐受的劑量;如無效 ,可參照低、中危-1 MDS處理。
血清EPO>500mU/ml:參照前述血清EPO>500mU/ml處理。
b. G-CSF:常規感染預防不推薦使用;中性粒細胞減少的患者如果出現反複或耐藥的感染可考慮使用;有适應症者可與EPO聯合使用;監測血小闆數量。造血生長因子的使用并不增加患者轉為急性白血病的風險。
c. 有條件者可使用IL-11 或TPO。
4、中醫藥治療,我國著名的中西醫結合血液病專家史淑榮主任強調說,如果能夠結合有效的中醫藥進行治療,可以取得更好的效果,同時還能降低治療費用。
,更多精彩资讯请关注tft每日頭條,我们将持续为您更新最新资讯!




