急性心肌梗死是冠狀動脈急性、持續性缺血缺氧所引起的心肌壞死。臨床上多有劇烈而持久的胸骨後疼痛,休息及硝酸酯類藥物不能完全緩解,伴有血清心肌酶活性增高及進行性心電圖變化,可并發心律失常、休克或心力衰竭,常可危及生命。
本病在歐美最常見,在美國每年約有150萬人發生心肌梗死。曾經的中國在世界上屬低發區,但近年來呈上升趨勢。
冠狀動脈解剖
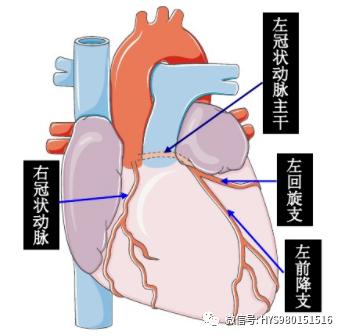
冠狀動脈分為左冠脈系統和右冠脈系統;
左冠脈主幹(LM)粗短起于左冠脈窦,分為左前降支(LAD)和左回旋支(LCX);
臨床常将左前降支(LAD)左回旋支(LCX)和右冠脈(RCA)視為三大主支。
心肌梗死(myocardial infarction, Mi)
一、定義
定義:心肌缺血性壞死;在冠狀動脈病變的基礎上,發生冠狀動脈血供急劇減少或中斷使得心肌嚴重而持久的缺血導緻心肌壞死。
新定義:缺血引起任何大小的心肌壞死,均為心肌梗死。
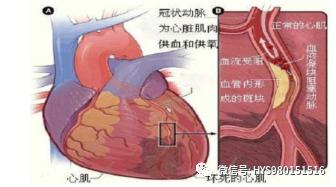
二、病因和發病機制
1. 基本病因
冠狀動脈粥樣硬化(個别為冠狀動脈痙攣、炎症、先天性畸形、栓塞)→嚴重狹窄。
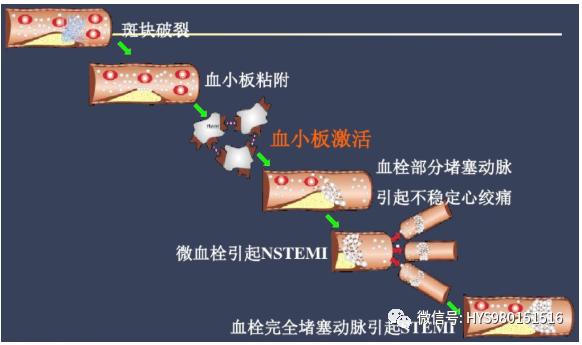
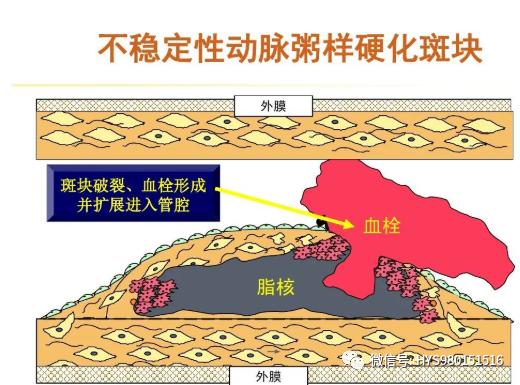
2. 誘因
6am~12am交感活性增加時;
飽餐;
重體力活動,情緒激動或用力大便時;
休克,脫水,出血等。
AMI可發生在無心絞痛病史的患者。
3. 病理
冠狀動脈病變AS 閉塞性血栓(96%)
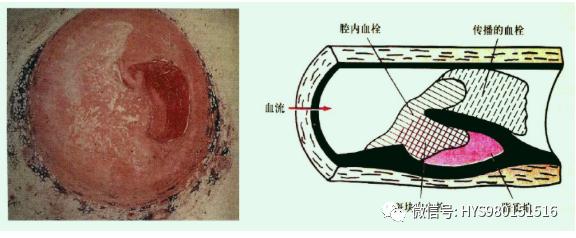
4. 病理演變
心肌病變:
20-30min→心肌開始壞死
1-2h→心肌凝固性壞死
1-2w→開始吸收、纖維化
6-8w→瘢痕愈合(OMI或愈合性心梗)
4. 病理生理
1)血流動力學變化
左心室舒張和收縮功能障礙所緻
EF值↓、SV↓、CO↓、Bp↓、心律失常
2)心室重塑( remodeling)
心壁變薄、體積增大、形狀改變、對心室的收縮效應及電活動均有持續不斷的影響。
3)泵衰竭(Killip分級)
Ⅰ級無明顯心衰
Ⅱ級左心衰,肺部啰音<50%肺野
Ⅲ級有急性肺水腫
Ⅳ級有心源性休克
三、診斷
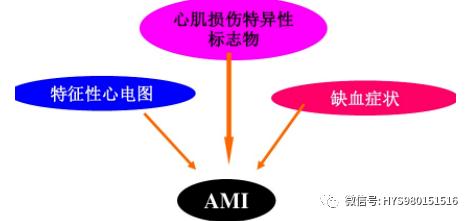
診斷思路
1. 典型缺血症狀
疼痛:胸骨後或心前區劇烈的壓榨樣、擠壓痛、悶痛、鈍痛,程度重、時間長、休息或含服硝酸甘油無效
可伴有放射痛:部分病例可放射至左上臂尺側、下颌、頸部、上背部;
可伴有胃腸道症狀:惡心、嘔吐、上腹脹痛。
其他症狀
1)胃腸道症狀:惡心、嘔吐、上腹脹痛;
2)心律失常:最多見,尤其室性早搏;房室傳導阻滞;
3)低血壓和休克:在疼痛期間未必是休克。休克約20%主要為心肌廣泛壞死>40%,心排血量急劇下降所緻;
4)心力衰竭:主要是急性左心衰竭。32%~48%。嚴重者可發生肺水腫。
2. 特征性心電圖
急性心肌梗死的心電圖分類
透壁性心梗和非透壁性心梗(20世紀80年代前)
Q波心梗和非Q波心梗(80年代)
ST段擡高性心梗和非ST段擡高型心梗(到近年随着再灌注治療的臨床應用演變為)
心梗心電圖分期
急性期
缺血性T波——超急期
損傷性ST段——進展期
壞死性Q波——确立期
亞急性期
T波演變
壞死性Q波
慢性期
壞死性Q波
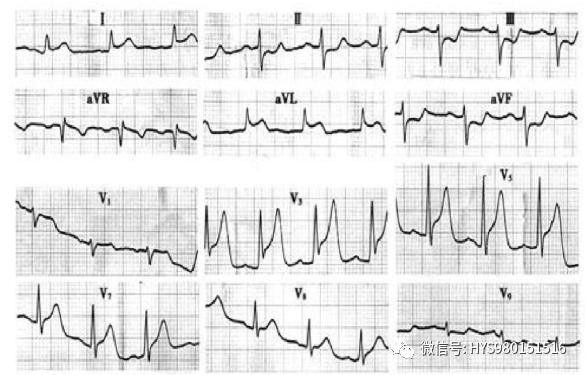
急性ST段擡高型心肌梗死
心電圖基本改變包括:T波、ST段及Q波
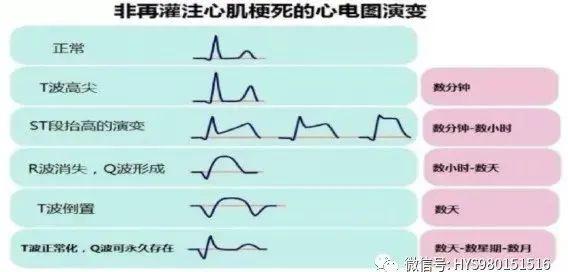
1. T波改變
超急性期T波改變
(1)出現時間:心肌嚴重、持續缺血和胸痛發作的同時,或其後幾分鐘到幾小時;
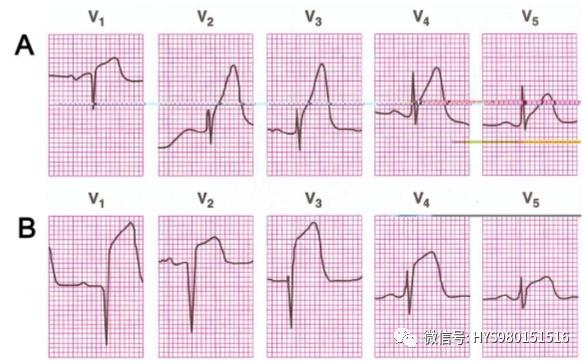
(2)心電圖特征:
典型者
- T波增高變尖
- 呈帳頂狀或尖峰狀
- 電壓振幅可達2mV
不典型者
- T波僅有微細的外型變化
- 振幅相對增高而無高尖T波出現
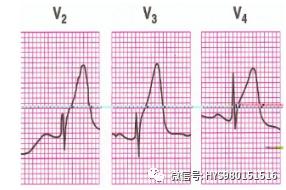
急性前間壁 前壁心肌梗死(超急性期)
2. ST段改變
ST段擡高出現在超急性期T波改變出現後,壞死性Q波出前;損傷型ST段擡高在心肌缺血損傷後馬上就能出現。
心電圖顯著的ST段擡高是急性心梗最具有臨床意義的心電圖,雖然據此不能确定心梗的診斷,但高度提示發生了心梗。
ST擡高是心梗早期診斷和再灌注治療選擇的重要依據。
标準:2個以上相鄰導聯上新出現ST段擡高:V2~V3導聯,男性≥0.2mv或女性≥0.15mv;和(或)其他導聯≥0.1mv;
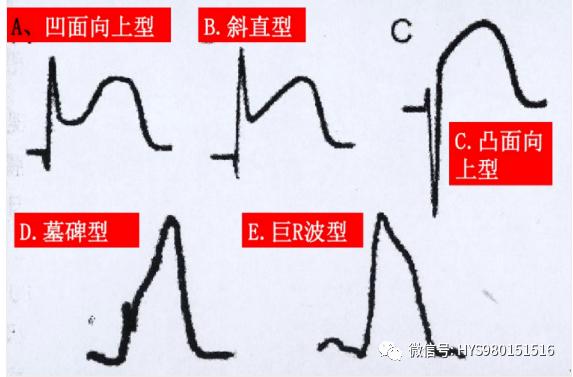
ST段擡高的形态:随着缺血損傷程度的加重,ST段擡高可呈凹面向上型、斜直型、凸面向上型,單向曲線樣逐漸進展的過程,嚴重者可出現墓碑型和巨R波型ST段擡高。
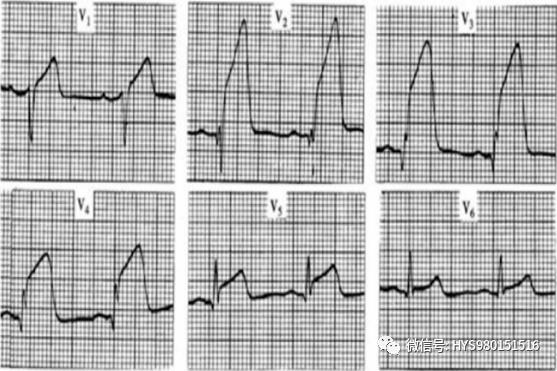
急性前間壁、前壁心肌梗死
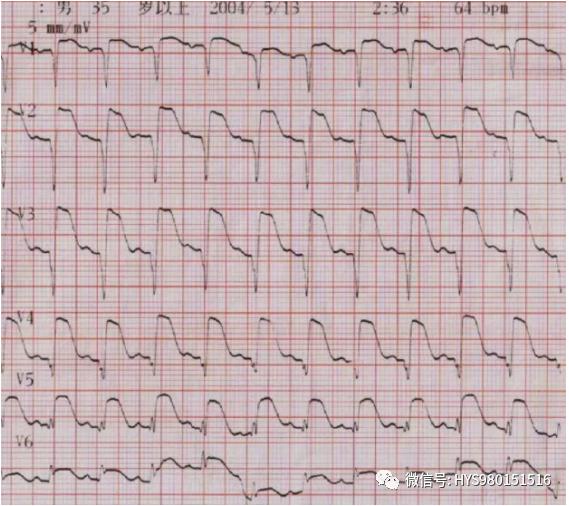
急性廣泛前壁心肌梗死
3.Q波
新出現的病理性Q波是确定急性心梗診斷的依據之一。傳統觀念認為病理性Q波的出現意味着心肌已經壞死,一且出現難以恢複。目前認為出現病理性Q波的原因有兩種:
①組織學上的心肌壞死:一般表現為不可逆性Q波;
②心肌頓抑一過性的電功能喪失:表現為可逆性Q波。
心電圖表現
病理性Q波傳統标準
- 時限≥40ms
- 振幅≥同導聯的1/4R波
病理性Q波新标準
- 時限≥30ms
- 振幅≥1mm
病理性Q波
非ST段擡高型心肌梗死
急性冠脈綜合征廣義包括:
①ST段擡高型心梗
②非ST段擡高型心梗
③不穩定型心絞痛
非ST段擡高的急性心肌梗死與不穩定型心絞痛共稱“非ST段擡高的急性冠脈綜合征”,雖然兩者的病因與臨床表現極為相似,但缺血的程度、診斷标準仍有明顯不同。
1. 非ST段擡高型心肌梗死臨床診斷
非ST段擡高型急性心肌梗死的心電圖診斷依據:新發生的ST-T改變持續24小時以上。
非ST段擡高急性心肌梗死的臨床診斷主要依據:臨床症狀、心電圖改變及心肌生化标記物。
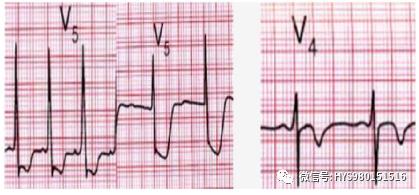
ST段壓低或T波改變标準:兩個相鄰導聯上新出現ST段水平或下斜型ST段壓低≥0.05mV和或兩個相鄰導聯T波倒置≥0.1mV
不穩定心絞痛與非ST段擡高型心肌梗死簡單鑒别可通過肌鈣蛋白診斷
肌鈣蛋白升高--NSTEMI
或者不升高----UA
非ST段擡高型心肌梗死
急性右心室肌梗死,約占心肌梗死的發生率12%左右,一般是由右冠狀動脈主幹閉塞所緻,少數為左回旋支閉塞所緻。由于右室與左室下壁和後壁為同一支冠脈供血,急性下壁或後壁心肌梗死可合并右心室肌梗死。單純右室梗死較少見。
1. 急性右心室肌梗死的心電圖診斷
1)右胸導聯ST段擡高的意義
右胸導聯ST擡高診斷急性右室肌梗死有較高的敏感性和特異性,其中又以V4R導聯的價值最高。目前認為V4R導聯ST段擡高超過0.05mV,診斷右冠狀動脈近段阻塞的敏感性82~100%,特異性68~77%。但ST段擡高持續時間短暫,約一半患者胸痛12小時後即消失。
2)右胸導聯出現病理性Q波的意義
右胸導聯出現新的病理性Q波是急性下壁心肌梗死合并右心室心肌梗死的特異性且敏感的指征。正常人所有右胸導聯不會均出現QS型,若在所有的右胸導聯QRS波群均呈QS型,且伴有ST段擡高,則符合右心室心肌梗死的心電圖特征。
綜上所述,心電圖是診斷右心室心肌梗死的一種無創、迅速、可靠的方法。為減少漏診的發生,對疑診急性心肌梗死的病人,首次心電圖檢查做18導聯心電圖,有助于提高心電圖診斷患者心肌梗死部位的準确性,提高右心室心肌梗死的診斷率。
心肌梗死的定位診斷
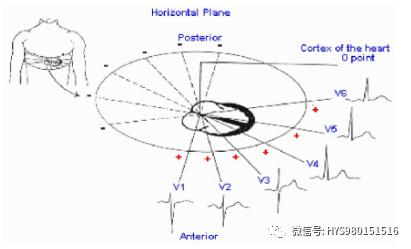
根據特征性改變,尤其是病理性Q波
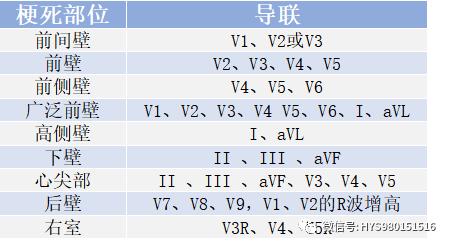
心電圖定位診斷梗死部位
3. 實驗室檢查
血清心肌壞死标記物
CKMB 4小時内升高,16-24小時達峰,3-4天恢複正常;
TnI/TnT 3-4小時升高,11-24小時/24-48小時達峰,7-10天/10-14天恢複正常。
血清心肌酶含量增高
CK AST/ GOT LDH 6-10小時升高,其中CK12小時達峰,3-4天恢複正常;AST/GOT24小時達峰,3-6天恢複正常;LDH48小時達峰,1-2周恢複正常。
4. 其他檢查
超聲心動圖:了解室壁活動(節段性運動異常)、左室功能診斷室壁瘤/乳頭肌功能不全;
放射性核素:心肌顯象/血池掃描。
5. 急性心肌梗死的診斷模式:從3:2模式轉變為1 1
3:2模式
缺血性胸痛的病史
心肌缺血及壞死的心電圖動态演變
心肌壞死的血清心肌生化标志物濃度的動态改變
三條中兩條符合急性心梗診斷成立。
1 1模式
第一個1:有典型的心肌壞死标記物(TnI,TnT或CK-MB)的升降回落
第二個1:下述4條中1條存在時
①心肌缺血的症狀
②冠脈介入治療術後
③ST段擡高或壓低
④出現病理性Q波
新模式的優勢:心梗的臨床診斷敏感增高,微梗死的診斷成為現實。
心梗診斷新模式的出現提高了心肌标志物在心梗診斷中的地位,但不意味着心電圖在急性心梗診斷作用的下降。應當充分認識到,心肌壞死生化标記物診斷作用存在局限性,主要是心肌酶學僅在急性心梗發生後一段時間升高(2-3小時至7-14天)。但心電圖與其相反。
除此,心電圖診斷心梗尚有以下優勢
心電圖改變出現較早,達到心梗的早期診斷及幹預
不僅定性,而且定位
不僅診斷,還能分期
尚有判斷預後價值
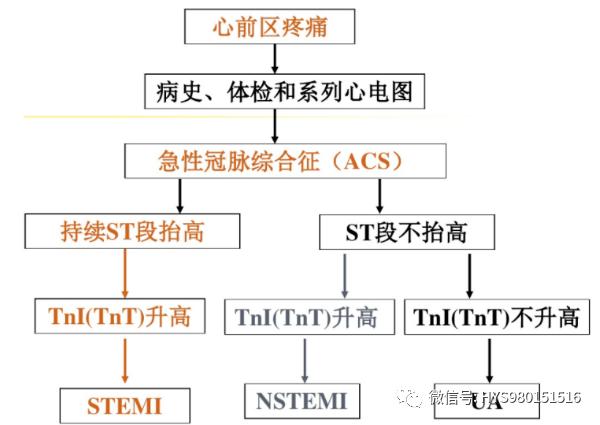
急性胸痛診斷思路
6. 症狀不典型心肌梗死
無痛性心梗(詳情點擊→無痛的急性心梗)
以腦循環障礙為主要表現的心梗:急性心梗發生暈厥的原因與心肌廣泛壞死、心排血量急劇下降及嚴重心律失常有關,少數也可因神經反射引起周圍血管擴張導緻暈厥;
以休克和急性左心衰為主要表現者;
中老年人以胃腸症狀為主要表現的下壁心梗:胃腸型急性心梗多為下壁心梗,由于心髒下壁貼近膈肌,發生急性心梗時膈神經受刺激而出現胃腸道症狀,表現為惡心嘔吐,還可引起腸系膜動脈供血不足導緻腹痛等,刺激迷走神經時還會使病人産生上腹疼痛,掩蓋心前區疼痛,此類患者很容易誤診為急腹症或胃腸炎而延誤搶救;
以心律失常為主要表現的心梗;
以牙痛、咽痛為主要表現。
四、心肌梗死并發症
1. 乳頭肌功能失調或斷裂:高達50%,二尖瓣脫垂并關閉不全;
2. 心髒破裂<1周,少見
心包填塞--心室遊離壁
室間隔缺損--室間隔破裂
3. 栓塞
4. 心室壁瘤
5%~20%,主要見于前壁MI
可緻心力衰竭和心律失常
6. 心肌梗死後綜合征:表現為心包炎、胸膜炎、肺炎
五、心肌梗死治療
治療原則
盡快恢複心肌的血液灌注
保護和維持心髒功能
挽救瀕死的心肌,防止梗死擴大
1. 監護和一般治療:休息、吸氧、監測、護理
2. 解除疼痛:杜冷丁/嗎啡;硝酸制劑
心肌再灌注療法可有效地解除疼痛
3. 消除心律失常:必須及時消除,以免引起猝死
VPBs/VT:Lidocaine立即iv
Vf:非同步直流電除顫
緩慢性心律失常:Atropine/起搏
4. 控制低血壓、休克:補液/升壓藥/IABP PTCA or CABG
5. 治療心力衰竭
心肌梗死的再灌注治療
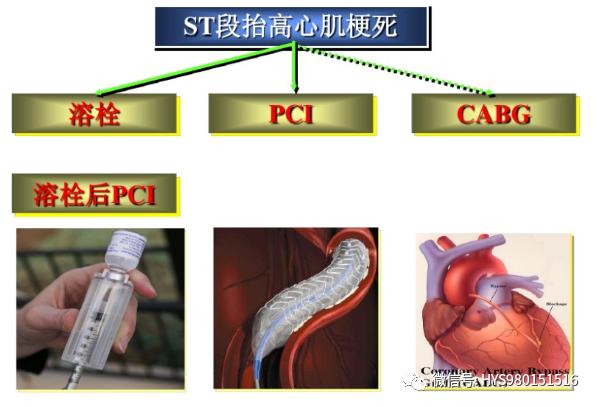
1. 介入治療
發病時間在12小時以内,伴心源性休克者可延長到18-36小時;
Door-to-Ballon在90min;
直接PCI,補救性PCI和溶栓治療再通者的PCI。
2. 溶栓治療
時間窗口
起病時間<12小時,最佳時間<6小時;
溶栓時間越早,冠脈再通率越高。
1)适應證:
病後12h内,相鄰兩個導聯ST段擡高≥0.1mv,年齡≤75歲。
發病雖超過12h(6~18h之間),但胸痛持續不緩解,ST段仍持續擡高者。
年齡雖>75歲,但一般情況好且無溶栓禁忌證者。
2)禁忌證:
絕對禁忌證
①活動性内出血和出血傾向
②懷疑主動脈夾層
③長時間或創傷性心肺複蘇
④近期腦外傷和出血性腦血管意外病史
⑤孕婦
⑥活動性消化性潰瘍
⑦血壓>200/120mmHg
⑧糖尿病出血性視網膜病或其他出血性眼疾病
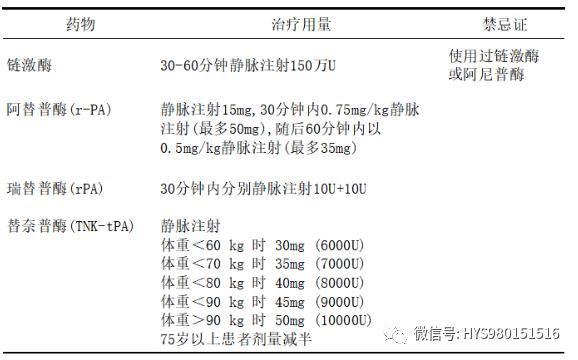
3)常用藥物及用法
4)冠狀動脈再通指标
①胸痛2h内迅速緩解或消失;
②2h内擡高的ST段迅速回降>50%或恢複至等電位;
③血清心肌酶CK-MB峰值提前至發病後14h以内;
④2h内出現再灌注心律失常(室性心律失常或傳導阻滞等);
⑤冠狀動脈造影證實原來閉塞的血管恢複前向血流(限于冠狀動脈内溶栓治療者)。
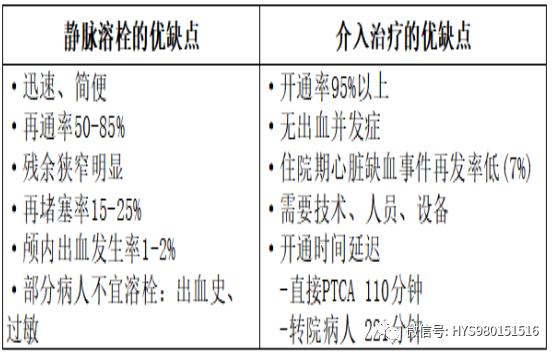
靜脈溶栓與介入治療的比較
注意:
非ST段擡高的心梗其血栓成分多為以血小闆為主的白血栓,對溶栓藥物反應差。溶栓藥物具有潛在的促凝作用,可能使原來尚未閉塞的血栓形成完全閉塞性血栓以阻塞血管,導緻病情惡化。
延伸
ST段擡高心肌梗死血栓為富含紅細胞及纖維蛋白原的紅色血栓;
非ST段擡高心肌梗死血栓為富含血小闆的白色血栓。
藥物治療
1. 抗血小闆治療
1)阿司匹林:懷疑AMI但沒有用過阿司匹林的患者即可嚼服300mg,以後每日75-325mg維持,一級和二級預防以75-150mg/d長期應用。
禁忌症包括:高敏或不能耐受(哮喘)、血友病、嚴重的未控制的高血壓、活動性或新近發生的、潛在的可能危及生命的出血(如視網膜、胃腸道和泌尿生殖系統)。
2)ADP受體拮抗劑:患者耐受性好,沒有阿司匹林的胃腸道副作用。可用于阿司匹林禁忌的或阿司匹林不耐受的替代療法。高危心梗或行PCI術以後的患者可與阿司匹林合用,氯吡格雷首劑300mg,然後75mg/d;替格瑞洛,負荷劑量180mg,然後90mg,每天2次。療程9-12個月
3)GIPIb/lla 受體拮抗劑:用于無複流或血栓并發症。
2. ACEI、ARB和他汀的應用
■目前研究已明确ACEI有助于改善恢複期心肌的重構,減少AMI的病死率和充血性心衰的發生,除非有禁忌症,應予選用。通常在病情、血壓穩定後早期使用,小劑量開始,長期維持,有遠期療效。
■他汀類藥物能穩定斑塊,減輕斑塊炎症,改善内皮功能,減少血小闆性血栓沉積,使高凝狀态正常化,使纖溶活性正常,降低間質中金屬蛋白酶活性,減少斑塊血栓因子産生,防止組織因子釋放。因此建議早期應用,長期維持。
3. 抗缺血藥物的應用
1)硝酸酯類藥物:對縮小梗死面積,以及降低與梗死相關的并發症和病死率等具有潛在的臨床意義。如無低血壓傾向可盡快靜脈給予硝酸甘油,所有的心梗患者在擴冠前需先擴容,否則易發生低血壓。
2)β受體阻滞劑:能使心肌梗死早期死亡率降低10-15%,在無禁忌症的情況下應盡早長期應用,小劑量開始,長期維持。建議使用脂溶性的比索洛爾、美托洛爾;
3)CCB:其療效存在争議。目前認為短效的CCB不應用于不穩定型心絞痛及AMI,也不用于其二級預防;而對緩釋的二氫吡啶類和非二氫吡啶類CCB需根據病情,後者隻有當AMI後病人無心衰時,才可慎重考慮使用。
右心室心肌梗死的處理
單純右心室心肌梗死臨床上并不多見,其症狀常輕微或無。多數右室心梗合并有下壁或後壁心梗,表現為低血壓、無肺部濕羅音和頸靜脈壓升高的臨床三聯征。右胸導聯V4R上ST段上擡0.05mV是右室心梗的最特異表現。
除了前述的AMI常規治療外,如有低血壓,通常采用強有力的擴容治療,如低右或5%的葡萄糖溶液靜滴,維持收縮壓≥100mmHg及适宜的尿量。如補液1000~2000m低血壓仍未糾正,可用正性肌力藥(多巴胺或多巴酚丁胺)。伴有房室傳導阻滞時,可予安裝臨時起搏器。
二級預防應全面綜合考慮,為便于記憶歸納為A、B、C、D、E為符号的5個方面
A
Aspirin抗血小闆聚集(或氯吡格雷)
Anti- anginal抗心絞痛硝酸類制劑
B
Betaloe-預防心律失常,減輕心髒負荷等
Blood pressure-一控制好血壓
C
Cholesterol控制血脂水平
Cigarette戒煙
D
Diet控制飲食
Diabetes治療糖尿病
E
Education普及有關冠心病的教育(患者和家屬)
Exercise鼓勵有計劃、适當的運動鍛煉
出處:急重症世界

END

▼點擊“
,更多精彩资讯请关注tft每日頭條,我们将持续为您更新最新资讯!



